Salud
El tortuoso camino de la vacuna contra el coronavirus

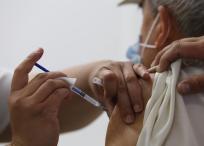
En el nuevo coronavirus se han identificado 81 variantes genéticas, lo que hace difícil la producción de una vacuna útil para todos los pacientes, pues están diseñadas generalmente para tratar solo un tipo de cepa.
Foto:
El científico explica por qué las mutaciones del coronavirus dificultan la obtención de una vacuna.
Vacunas biológicas
Estas vacunas tienen muchas limitaciones
¿Una vacuna universal?
Producir una vacuna recombinante contra el SARS-CoV-2 no es una tarea fácil
Otras vacunas

DESCARGA LA APP EL TIEMPO
Personaliza, descubre e informate.
Nuestro mundo

El pueblo que en el pasado reunió a todas las tribus y aún conserva su arquitectura
El pueblo se erige sobre la sierra con una vista única hacia las montañas de la región.

El pueblo a 1 hora de Bogotá en auto que tiene calles coloniales y un buen café
Un sabroso café de origen y las distintas actividades lo convierten en uno de los mejores pueblos.

Impactantes videos | Fuertes lluvias generan emergencia en Dubái; vuelos fueron cancelados
Además, en Omán hay al menos 18 personas fallecidas producto de la situación por las precipitaciones.

Irán e Israel, de aliados a enemigos jurados: los hechos que han marcado la tensión entre ambos países
Estos es lo que ha pasado entre ambos países en las últimas décadas.

Estos son los hogares exceptuados a las multas por consumo excesivo de agua en Bogotá
Quienes consuman más de 44 metros cúbicos en el
bimestre deberán pagar un valor adicional en su factura.

Asesinan a hincha de Millonarios en Funza, Cundinamarca: 'Lo atacaron en manada'
El seguidor del equipo capitalino fue hallado en una glorieta con varias heridas en su cuerpo.

Entregan ayudas humanitarias a víctimas de disputas armadas en el Nordeste antioqueño
Familias de Segovia y Remedios están desplazadas y confinadas por ataques de Agc, disidencias y Eln.

Fuerte vendaval afectó viviendas, hospital y cantón militar en Andes, Antioquia
Una persona quedó atrapando por la caída de un árbol y tuvo que ser rescatada por los bomberos.

Destacan balance exitoso de la primera edición de Go Salsa en Palmira
Alcaldía local resaltó la cultura salsera en la 'Villa de las palmas'.

'Arroyo nunca decía no': así recuerdan a exrector de la Escuela Nacional del Deporte
José Fernando Arroyo cumplió un año de fallecido. Comunidad universitaria le rindió homenaje.

Barranquilleros están de acuerdo con el uso de sellos octagonales para productos ultraprocesados
El 57 % de los encuestados considera que el etiquetado es muy útil.

El proyecto que empodera a barranquilleras: nuevo grupo se capacita en cocina italiana
El curso contó con una intensidad de 15 horas y fue dictado por el chef Guillermo Mendoza.

Cuatro personas heridas dejó una fuerte explosión de gas en Los Santos, Santander
Entre los afectados hay una bebé de 10 meses de nacida con quemaduras de segundo grado.

Atención: denuncian nuevos hostigamientos contra la fuerza pública en el Cauca
Los hechos se registraron en el municipio de Jambaló.

En Brasil, una mujer llevó un cadáver al banco e intentó sacar un préstamo en su nombre
Érika de Souza Vieira aseguró ser la cuidadora de Paulo Roberto Braga, quien sería su tío.

Bolivia niega presencia de fuerzas iraníes y acusa a Argentina de buscar confrontación
Cancillería boliviana emitió un comunicado quejándose de las aseveraciones de la ministra Bullrich.

Elecciones en Venezuela: el antichavismo se declara en 'reunión permanente' para definir candidatura de la oposición
Las organizaciones políticas que conforman la Plataforma Unitaria Democrática sostuvieron este martes una reunión.

(Video) Nicolás Maduro y su curioso inglés en mensaje a Joe Biden: 'If you want, I want'
En medio de su intervención en televisión pública el mandatario venezolano envió un mensaje en inglés a su homólogo en Estados Unidos.
Nicolás Maduro anuncia el cierre de todas sus sedes diplomáticas de Venezuela en Ecuador

'Venezuela seguirá su marcha económica con o sin licencias de EE. UU.': Maduro ante posible regreso de sanciones

¿Por qué Venezuela insiste en que el Tren de Aragua no existe y que es una 'ficción creada por la mediática internacional'?


¿Por qué se está apretando la carrera entre Biden y Trump en las presidenciales de Estados Unidos?
El exmandatario empezó el año con ventaja en todas las encuestas. Pero sus líos judiciales han emparejado la batalla.

Segundo día del juicio contra Trump: seleccionan a los primeros siete jurados para el proceso penal en Nueva York
La selección del jurado continuará hasta que el panel esté conformado por 12 personas y 6 suplentes.

Las impactantes imágenes del incendio en Copenhague que arrasó con la antigua bolsa de valores
Aunque había personas en el edificio cuando inició la emergencia, no se reportan heridos.

Rusia: La advertencia que le lanzó Vladimir Putin a Irán por la confrontación con Israel
El presidente ruso alertó que una escalada tendría 'consecuencias catastróficas'. Teherán le respondió.

Moderna suspende el plan para construir en Kenia una fábrica de vacunas para África
Moderna pretendía producir en esa planta hasta 500 millones de dosis de vacunas al año para África.

Bailarín colombiano, de 21 años, murió en Egipto tras presentar fuerte dolor de cabeza: esto se sabe
La agencia de baile con la que viajó el joven no se ha pronunciado frente a la posible negligencia.

Aeronaves no tripuladas y más de 20 tipos de misiles: así es el arsenal militar que tiene Irán
El ejército iraní, además, cuenta con 580.000 efectivos. ¿Cómo se compara su fuerza con la de Israel?

¿Qué sanciones están considerando EE. UU. y la UE contra Irán tras el ataque a Israel?
El petróleo o el programa de drones y misiles serían los afectados por las sanciones.
Sigue tensión en Oriente Próximo: Israel promete responder al ataque de Irán, que a su vez reitera amenazas

Israel prepara evacuación de civiles en Rafah para dar inicio a su invasión en el sur de Gaza

Jefe del Estado Mayor de Israel asegura que habrá una 'respuesta' al ataque de Irán

Tras el ataque de Irán, Israel bombardea Gaza mientras el mundo pide calma en Oriente Próximo

Diplomacia y advertencias: así es cómo Irán busca contener las repercusiones de su ataque contra Israel

EN VIVO | Estados Unidos dijo que Irán no les informó sobre el ataque a Israel: 'Esta noción es ridícula'

Irán afirma que capturó buque vinculado a Israel por violación de las normas marítimas

Cuatro soldados israelíes heridos por una explosión en la frontera norte de Israel

Israel evalúa cómo responder tras el ataque masivo iraní: ¿qué opciones hay sobre la mesa?

Así son los misiles y drones que Irán usó para atacar a Israel
Estos son los aliados de Irán en Oriente Medio que también desafían a Israel

Así funciona la 'Cúpula de hierro', el principal escudo que utilizó Israel contra los ataques de Irán

Israel asegura que interceptó el 99 % de los misiles y drones iraníes: este es el balance de ambos países

Papa Francisco pide cesar la violencia tras ataque de Irán a Israel: 'Sigo en oración, con preocupación y también dolor'

Israel bombardea Líbano en medio de la creciente tensión tras el ataque iraní

¿Por qué Irán lanzó una lluvia de misiles y drones contra Israel y qué puede pasar tras el ataque?

El peligroso precedente que sientan los recientes ataques a cuerpos diplomáticos

Más de 200 drones y misiles disparados contra Israel: el balance preliminar del ataque iraní


Arranca la segunda semana del juicio contra Daniel Sancho: estos son los testigos y las pruebas que enseñará la fiscalía
El español confesó inicialmente el asesinato del colombiano Edwin Arrieta, pero luego se declaró no culpable ante el juez.

Video: pareja millonaria lanza todo el dinero de su fortuna a la calle para 'desprenderse de lo material'
La pareja de esposos, de India, repartió toda su fortuna como parte del proceso para convertirse en monjes.
Daniel Sancho, muy molesto con su abogado tailandés: costumbre local lo enfurece

Juicio Daniel Sancho: abogado de Arrieta revela qué pasaría si pide perdón a la familia

Rayos y lluvias torrenciales en Pakistán dejan como saldo más de 20 muertos

Jaque mate al Hong Kong que fue

Hong Kong investiga caso de infección de zika y dengue en viajero procedente de Tailandia

Condenan a pena de muerte a magnate vietnamita por uno de los mayores fraudes

Vietnam condena a muerte a millonaria empresaria por fraude masivo de 27.000 millones de dólares

El juicio contra Daniel Sancho continúa con los testimonios de la Policía este 11 de abril

Japón busca ampliar alianzas de seguridad con Estados Unidos para hacer frente al 'expansionismo chino'

Juicio contra Daniel Sancho por asesinato de Edwin Arrieta: La compra de cuchillos y el alquiler de un kayak

Rodolfo Sancho pide 'respeto' durante su asistencia en juicio de su hijo, Daniel Sancho

Alrededor de 11 muertos dejó un accidente de un bus en una mina en el centro de la India

Incendio en edificio residencial de Hong Kong deja al menos 5 muertos y más de 20 heridos

A puerta cerrada y sin medios: las claves del inicio del juicio contra Daniel Sancho por asesinato del colombiano Edwin Arrieta

Rodolfo Sancho contó cómo se enteró de que su hijo Daniel había asesinado a Edwin Arrieta

China y Rusia: puntos claves del encuentro del presidente Xi Jinping y el canciller Serguéi Lavrov

Equipo chino trasplanta con éxito riñón genéticamente modificado de cerdo a cuerpo humano
El juez encargado del caso de Edwin Arrieta prohíbe que se informe sobre el juicio


Los náufragos rescatados en una isla desierta tras escribir 'HELP' en la arena de una playa
Se perdieron cuando iban camino a una isla deshabitada cerca de Guam, en donde otros marinos han sufrido la misma suerte.

El científico que estudia a las personas que poco antes de morir 'ven' a seres queridos que ya fallecieron
Este profesional es un médico y neurocientífico que afirma que al final de sus vidas, las personas tienen visiones sobre sus seres amados.
Qué fue de las 276 niñas secuestradas por el grupo militante islamista Boko Haram hace una década

Ataques a cuchillo y terrorismo en Australia: ¿qué hay detrás de los hechos violentos en Sídney?

China apoyaría una conferencia de paz 'reconocida por Rusia y Ucrania', dice Xi a Scholz

Ataque en iglesia de Sídney fue un acto terrorista, según policía australiana

Nuevo caso de violencia en Australia: un sacerdote y varias personas apuñaladas durante una misa en Sídney

Policía identifica al autor del apuñalamiento en un centro comercial en Sídney: ¿qué se sabe?

La Unión Europea condena enérgicamente el 'inaceptable' ataque de Irán contra Israel

Videos: así fueron los momentos de pánico en Sídney, Australia, cuando atacante persiguió a víctimas

Lo que se sabe sobre el ataque con cuchillo en Sídney en el que murieron seis personas

Al menos cinco personas mueren apuñaladas en un centro comercial en Australia

Estas son las increíbles nuevas pinturas de 2.000 años de antigüedad encontradas en Pompeya

Científicos identifican un posible brote de gripe aviar letal en la Antártida
Visados de oro: ¿en qué países se puede acceder a este mecanismo para obtener la residencia?

¿Viviría y trabajaría en Nueva Zelanda? Conozca la nueva normativa, según inmigración

Cuál es el origen de la rivalidad entre Israel e Irán y cómo la guerra en Gaza la está intensificando

5 ciudades turísticas que están haciendo del mundo un lugar mejor al ser sostenibles

Histórico: Consejo de Derechos Humanos de la ONU aprueba resolución sobre la intersexualidad, ¿de qué trata?

'No es broma': por qué Botsuana amenaza con enviar 20.000 elefantes a Alemania

Horóscopo
Encuentra acá todos los signos del zodiaco. Tenemos para ti consejos de amor, finanzas y muchas cosas más.
Crucigrama
Pon a prueba tus conocimientos con el crucigrama de EL TIEMPO



























































%20(2).jpg)


